特集1
熱中症について知っておくべきこと
─精神科治療薬の影響など(198号)
筆者:上條吉人
埼玉医科大学 医学部 臨床中毒学
はじめに
夏になると精神科で通院・治療されている多くの患者さんが熱中症で救急搬送されてきます。
ここでは熱中症に対する基礎知識やその対応について理解していただければと思います。
熱中症とは
熱中症とは、暑い環境に身体が適応できない結果として生じる状態です。
皆さんが夏の暑い環境にさらされると、汗をかいたり、皮膚の血管が拡張して血液の流れが活発になって、気化熱や大気中への熱伝導によって体から熱を放出します。
ところが日本の夏のように湿度も高く、さらに風がない条件が重なると、体温調節は困難となり、汗が過剰に出て、脱水やナトリウム等の電解質の喪失が生じます。
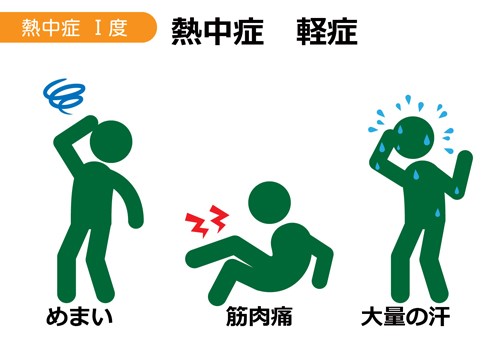
軽症では、意識は保たれ、めまい・立ちくらみ・筋肉痛・こむら返り程度ですみますが、
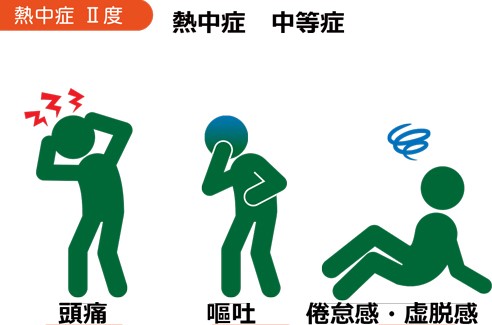
中等症では、意識は何となく変で、頭痛・嘔吐・倦怠感・虚脱感・集中力や判断力の低下などの症状が生じます。
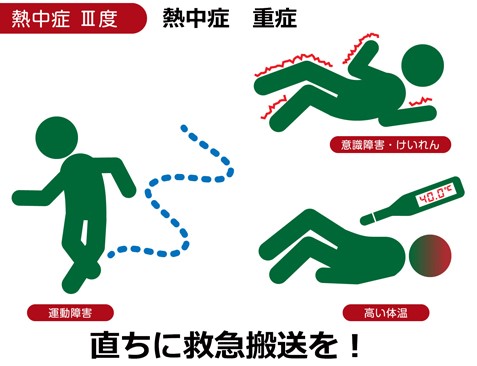
重症では、脱水が進行して臓器の循環が悪化し、さらに40℃を超える高体温も加わると、酵素が変性して酸素や糖を利用してエネルギーを作り出すミトコンドリアの機能が破綻して細胞機能が障害されます。
この結果、多くの臓器が連鎖的に障害され、意識障害・痙攣発作・肝障害・腎障害・横紋筋融解症・血液凝固異常などが生じます。
注意:2024年7月から、日本救急医学会が熱中症の重症度を4段階に改訂し、「最重症」を追加しました。
深部体温が40度以上、意思疎通ができない場合、Ⅳ度の「最重症」となります。
熱中症の対応
軽症では、応急処置として涼しい所で安静にして、体の表面を冷却し、口から十分な水分や塩分を補給します。
徐々に改善するようであれば大丈夫ですが、改善しない、または悪化するようなら医療機関を受診してください。
中等症では、必ず医療機関を受診してください。
重症では、すみやかな全身の冷却や集中治療室での治療が必要なこともあります。直ちに救急搬送してもらってください。
精神科治療薬と熱中症
どうして精神科で通院・治療されている患者さんは体温調節が苦手なのでしょうか?
中枢神経系(ちゅうすうしんけいけい:脳や脊髄)では、ドパミンやセロトニンなどの脳内物質が体温調節の司令塔の役割を果たしています。
末梢神経系(まっしょうしんけいけい)では、自律神経である交感神経や副交感神経が汗の量や(血管を拡張または収縮させて)皮膚の血液の流れを変化させて体温を調節しています。
しかし多くの精神疾患では、脳内物質の働きに異常が生じています。また精神疾患の治療に用いる薬は、脳内物質の働きばかりでなく、末梢神経にも影響をおよぼします。
■抗精神病薬の副作用
たとえば統合失調症では、脳内のドパミンやセロトニンの作用が強くなっているので、これらの作用をおさえる薬(抗精神病薬)が使われています。
従って、体温調節の司令塔としてのドパミンやセロトニンの働きが破綻することがあります。
抗精神病薬の副作用で、筋強剛といって筋肉が硬くこわばると、筋肉内で熱が作られやすくなります。
重症の副作用である悪性症候群が起こった場合(※)著しい筋強剛から筋肉の組織が破壊され(横紋筋融解症)、38.5℃を超える高体温になります。
(※悪性症候群の発症率は、抗精神病薬服用患者の0.07~2.2%)
また、多くの抗精神病薬は副交感神経の働きをおさえる働き(抗コリン作用)も持っていて、副作用として、汗の量が減ると皮膚が乾燥して気化熱によって熱を放出することが困難になります。
■抗うつ薬の副作用
また、うつ病では脳内のセロトニンの働きが低下しているので、おもにセロトニンの作用を促進する治療薬(抗うつ薬)が使われています。
抗うつ薬の副作用でセロトニン症候群が生じると(※)、イライラや興奮などの精神症状や手足が勝手にぴくぴくするといった神経・筋症状だけでなく、高体温などの自律神経症状も起こります。
(※セロトニン症候群は発症率については不明ですが、SSRI(選択的セロトニン再取りこみ阻害薬)の過量服薬患者の15%前後に発症するとされています)
このように、精神科で通院・治療されている患者さんは体温調節が苦手なのです。
最後に
精神科で通院・治療されている患者さんは、体温調節が苦手で、熱中症になりやすいので注意が必要です。
暑い環境にさらされて体調不良を感じたら、必ず熱中症を疑いましょう。